Reklama
Gdzie są i jak wyglądają płuca?
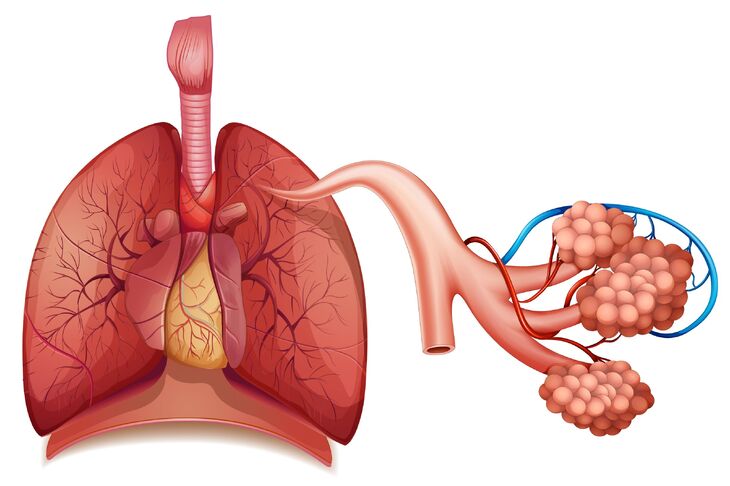
Płuca są podstawowym narządem układu oddechowego i odpowiadają za wymianę gazową. To dzięki nim pobrany z powietrza tlen trafia do krwiobiegu, a następnie do wszystkich tkanek organizmu. Dodatkowo płuca “odbierają” dwutlenek węgla z krwi i usuwają go na zewnątrz.
Gdzie są płuca? Ulokowane są parzyście po dwóch stronach klatki piersiowej, zajmując większą jej część. Dzieli je śródpiersie, w którym znajduje się serce. Z zewnątrz otaczają je żebra oraz mięśnie międzyżebrowe, u dołu - przepona.
Otoczone są dwoma cienkimi błonami (znanymi w terminologii medycznej jako opłucna ścienna oraz płucna), pomiędzy którymi znajduje się jama wypełniona niewielką ilością płynu ułatwiającego ruchy w czasie oddychania, a także chroniącego przed urazami mechanicznymi, do których mogłoby dojść w wyniku tarcia o żebra i inne kości.
Wymiana gazowa zachodzi w pęcherzykach płucnych, których łącznie jest około 600 milionów, zaś ich powierzchnia u zdrowego człowieka wynosi 90 metrów kwadratowych.
Łączna pojemność płuc, będąca wskaźnikiem wydolności organizmu wynosi około 4,5 litra w przypadku dorosłych mężczyzn. Zdrowe płuca u kobiet są natomiast w stanie zmieścić przeciętnie 3,2 l powietrza.
Wartości te są mniejsze między innymi u dzieci. Pojemność płuc rośnie natomiast u palaczy papierosów, ale w związku z patologicznym zanikaniem ścianek między sąsiadującymi ze sobą pęcherzykami, maleje wówczas powierzchnia wymiany gazowej, wydatnie więc zmniejsza się wydolność organizmu.
Pełniąc kluczowe dla życia człowieka funkcje, płuca są jednocześnie narażone na liczne schorzenia i zaburzenia, które mogą być groźne dla życia
Wiele z nich budzi poważne obawy, zwłaszcza jeśli pojawiają się dolegliwości bólowe w górnej części tułowia, zarówno od strony klatki piersiowej, jak też pleców.
Wiele osób pyta wtedy, gdzie są płuca - z przodu czy z tyłu. W przekroju poprzecznym znajdują się mniej więcej po środku, należy natomiast pamiętać, że same płuca nie bolą, nie są bowiem unerwione.
Jeśli zatem odczuwany jest ból, jego źródłem zazwyczaj jest opłucna, w której znajdują się zakończenia nerwów przeponowych i międzyżebrowych. Przyczyną może być też przeciążenie mięśni czy nerwobóle w klatce piersiowej.
Reklama
Budowa płuca
Budowa płuc człowieka jest bardzo skomplikowana. W ich obrębie można wyróżnić takie części, jak:
- szczyt
- powierzchnia żebrowa,
- powierzchnia przyśrodkowa,
- powierzchnia śródpiersiowa,
- podstawa, czyli powierzchnia przeponowa.
W części przyśrodkowej znajduje się tzw. wycisk sercowy, w którym położone jest serce. Natomiast w części śródpiersiowej w anatomii płuca wyróżnia się wnękę, przez którą wchodzi oskrzele główne, a także tętnica płucna, splot nerwowy i węzły chłonne, wychodzą zaś żyły płucne i oskrzelowe.
Wspólnie tworzą one tzw. korzeń płuca, łączący ten narząd z innymi strukturami organizmu, w tym między innymi sercem i tchawicą. W górnej części korzeń objęty blaszkami przedłużającej się opłucnej tworzy więzadło płucne.
Płuca są podzielone na duże jednostki morfologiczne, czyli płaty, między którymi znajdują się szczeliny. Ich ilość, wielkość i kształt są różne po dwóch stronach klatki piersiowej (szczegóły poniżej).
Mniejszymi strukturami są segmenty płuca - w każdym z nich jest ich dziesięć. Te z kolei dzielą się na tak zwane zraziki, w obrębie których wyróżnia się grona, złożone ze wspomnianych wyżej pęcherzyków, stanowiących najmniejszą jednostkę budulcową tego narządu.
Pęcherzyki stanowią zakończenie oskrzelików, czyli małych kanalików stanowiących system rozgałęziającego się drzewa oskrzelowego. Całość przypomina gąbkę.
Reklama
Prawe płuco
Czy prawe i lewe płuco jest takie samo? Nie - narządy ulokowane po obu stronach klatki piersiowej różnią się budową oraz kształtem. Ma to związek między innymi z ulokowaniem serca
Ile płatów ma prawe płuco? Składa się ono z trzech części, jakimi są płaty górny, środkowy i dolny. Przedzielone są one dwiema szczelinami - skośną i poziomą.
Wyróżnia się tu dziesięć segmentów o trudnych do wychwycenia granicach (szczeliny te stają się zauważalne dopiero w przebiegu niektórych chorób).
W płacie górnym są trzy segmenty: szczytowy, tylny i przedni. W środkowym wyróżnia się dwa - boczny i przyśrodkowy. Na dole zaś płuca jest aż pięć segmentów: szczytowy płata dolnego, a także podstawny przedni, przyśrodkowy, boczny i tylny.
Reklama
Lewe płuco
Z ilu płatów składa się lewe płuco? Z dwóch - górnego i dolnego, przedzielonych jedną szczeliną skośną. Odpowiednikiem płata środkowego występującego po stronie prawej jest języczek płuca lewego, anatomicznie jednak przypisywany jest on do części górnej.
Nieco mniejszy wymiar, a także odmienna budowa związana jest przede wszystkim z ulokowaniem serca, które w większym stopniu wcina się w płuca po lewej stronie.
Identyczna jednak pozostaje ilość segmentów. Także jest ich dziesięć. W części górnej są to segmenty szczytowy, przedni, tylny, języczkowy górny i dolny, natomiast w dolnej wymienić można szczytowy oraz podstawny przedni, przyśrodkowy, boczny i tylny (tak samo, jak po stronie prawej).
Reklama
Oskrzela a płuca
Narządem, który bezpośrednio łączy się z płucami są oskrzela. Wchodzą one w skład dolnych dróg oddechowych, biorąc swój początek w rozgałęziającej się tchawicy, przez która transportowane jest wdychane powietrze.
Oskrzela główne znajdują się pomiędzy płucami. Dzielą się one na oskrzela płatowe (3 po prawej stronie i 2 po lewej), a następnie segmentowe (po 10) i międzyzrazikowe.
Z dalszego podziału tych ostatnich tworzą się oskrzelka końcowe i oddechowe oraz przewodziki, których ściany są zbudowane z pęcherzyków, odpowiedzialnych za wymianę gazową.
W ten właśnie sposób powstaje drzewo oskrzelowe, umożliwiające zaopatrzenie każdej części płuc w powietrze.
Reklama
Wymiana gazowa w płucach
Oddychanie jest możliwe dzięki kilku procesom - płuca zaangażowane są w dwa: wentylację oraz wymianę gazową.
Mechanizm wentylacji płuc polega na mechanicznym pobieraniu oraz usuwaniu powietrza z płuc. W czasie wdechu dochodzi do kurczenia się i obniżenia przepony, natomiast okoliczne mięśnie unoszą żebra do góry. Dzięki temu zwiększa się objętość klatki piersiowej oraz rozszerzają się pęcherzyki, co umożliwia zassanie do płuc powietrza bogatego w tlen.
Z każdym wdechem pobierane jest powietrze o objętości około pół litra. Przy wydechu zachodzą procesy odwrotne. Przeciętnie mechanizm ten powtarza się około 12-16 razy na minutę.
Wentylacja odbywa się samoczynnie, bez kontroli świadomości człowieka. Proces ten jest niezbędny do przeprowadzenia skutecznej wymiany gazów.
Na czym polega wymiana gazowa w płucach? Jej istotę stanowi pobieranie tlenu z powietrza oraz wydalanie dwutlenku węgla z organizmu.
Poprzez pęcherzyki płucne wychwycony tlen przenika do naczyń włosowatych, będących najmniejszymi strukturami krwiobiegu. W osoczu krwi trafia do erytrocytów, czyli czerwonych krwinek, gdzie łączy się nietrwale z hemoglobiną i tworzy tzw. oksyhemoglobinę.W takiej postaci 02 wędruje do najodleglejszych zakątków organizmu. W ten sposób możliwe jest dotlenienie każdej tkanki ustroju ludzkiego.
Mechanizm ten jest możliwy dzięki różnicy ciśnienia, które w pęcherzykach jest wyższe, niż w krwiobiegu. Na zbliżonej, lecz odwrotnej zasadzie odbywa się dyfuzja dwutlenku węgla z krwi do pęcherzyków, który jest odbierany w tym właśnie miejscu, a następnie usuwany z organizmu wraz z wydychanym powietrzem.
Oprócz udziału w najważniejszych procesach oddechowych, wymienić też można inną funkcję płuc - filtrującą. Jej istotę stanowi wytwarzanie gęstego śluzu, który zatrzymuje przedostające się do dróg oddechowych patogeny oraz zanieczyszczenia.
W dalszej kolejności, dzięki ruchom specjalnych rzęsek śluz ten, wraz z niepożądanymi składnikami, trafia do oskrzelików, skąd jest usuwany z organizmu. Dzieje się to w czasie przełykania śliny, kasłania oraz kichania.
Reklama
Rozwój płuc u płodu
Układ oddechowy, w tym płuca, to jedna z tych struktur ludzkiego organizmu, które w czasie życia płodowego wykształcają się najpóźniej.
Wielu rodziców czekając na narodziny potomstwa pyta, kiedy płuca dziecka są rozwinięte, co w wielu przypadkach ma bardzo poważne uzasadnienie. Choć proces tworzenia się głównego narządu wymiany gazowej zaczyna się już około 4 tygodnia życia, o względnie dojrzałych i sprawnie funkcjonujących płucach można mówić dopiero w granicach 32-35 tygodnia ciąży, a więc w III trymestrze, w niewielkiej odległości od planowanej daty porodu.
Ma to ogromne znaczenie. W praktyce bowiem niedojrzałość układu oddechowego jest jedną z główna przyczyn śmiertelności oraz zachorowań noworodków, które przyszły na świat znacznie przed czasem.
Częstotliwość występowania tzw. zespołu zaburzeń oddychania u wcześniaków urodzonych przed 28 tygodniem ciąży wynosi 100 procent.
Jeśli poród nastąpił w 34 tygodniu, ryzyko to wciąż jest duże, ale maleje do 10-15 procent. W 36-37 tygodniu wynosi już tylko 1 proc. (dane: A. Stupak i inni). Dlatego właśnie standardem w opiece prenatalnej stało się podawanie sterydów na rozwój płuc, w sytuacji, gdy istnieje ryzyko przedwczesnego porodu. Ciężarne otrzymują wtedy zastrzyki zawierające takie leki, jak choćby deksametazon.
Choroby i urazy płuc
Istnieją liczne schorzenia płuc o bardzo zróżnicowanym charakterze - od infekcyjnego po nowotworowy. Wiele z nich ma ciężki przebieg, niektóre są obarczone wysoką śmiertelnością. Wymienić w tym kontekście można takie problemy zdrowotne, jak między innymi:
- Zapalenie płuc o podłożu bakteryjnym, powodowane przez takie drobnoustroje, jak przede wszystkim Streptococcus pneumoniae (dwoinka zapalenia płuc), ale też kilka innych patogenów.
- Wirusowe zapalenie płuc, którego przyczyną mogą być koronawirusy, rhinowirusy czy wirusy grypy.
- Grzybicze zapalenie płuc - rzadkie, powodowane przez takie szczepy, jak między innymi histoplasma capsulatum i kilka innych.
- Śródmiąższowe zapalenie płuc - grupa różnych schorzeń w przebiegu których dochodzi do zwłóknienia pęcherzyków oraz stanu zapalnego w ich obrębie.
- Zachłystowe zapalenie płuc (zespół Mendelsona) - stan powodowany przedostaniem się pokarmu z układu trawiennego do drzewa oskrzelowego. Może to być np. efektem nieprawidłowego odruchu kaszlowego.
- Rozedma - nieodwracalne zniszczenia oskrzelików oddechowych oraz woreczków pęcherzykowych, dotykające przede wszystkim palaczy papierosów, upośledzające wymianę gazową i prowadzące do ciężkiej niewydolności oddechowej.
- Niedodma (zapadnięcie), czyli zmniejszenie objętości powietrza w miąższu płucnym. Przyczyną jest niewystarczający przepływ przez oskrzela i bezpośredni nacisk na miąższ, na przykład w przebiegu chorób nowotworowych.
- Obturacyjna choroba płuc - nieodwracalne zwężenie światła oskrzeli w odpowiedzi na czynniki zapalne, najczęściej związane z paleniem papierosów. U chorych na POChP występuje rozedma oraz zapalenie oskrzeli.
- Pylica płuc - uznawana za chorobę zawodową, będąca efektem wdychania szkodliwych substancji, najczęściej w miejscu pracy. Jej przyczyną mogą być drobiny krzemu, azbestu, talku, aluminium i wiele innych.
- Gruźlica - choroba zakaźna powodowana przez prątki Mycobacterium tuberculosis complex. Dawniej powszechna, dziś atakująca sporadycznie, ale wciąż bardzo niebezpieczna. Współcześnie dotyka głównie osoby z obniżoną odpornością, m.in. zakażone wirusem HIV. Prowadzi do ciężkiego zapalenia płuc oraz wyniszczenia organizmu.
- Aspergiloza, czyli choroba wywoływana przez pleśnie Aspergillus, o bardzo zróżnicowanym przebiegu.
- Sarkoidoza (choroba Besniera-Boecka-Schaumanna) - schorzenie autoimmunologiczne, związane z agresją układu odpornościowego względem tkanek własnego organizmu. W jej przebiegu w narządach takich, jak płuca, wątroba czy śledziona, pojawiają się nieserowaciejące ziarniniaki.
- Płuca palacza - pod tym na wpół potocznym określeniem kryje się ogół zmian i zniszczeń, którym narząd ten ulega w wyniku zaciągania się dymem z papierosów. Płuca takie są oblepione ciemną mazią wskutek upośledzenia mechanizmu rzęskowego, niezdolnego usuwać zanieczyszczenia, w tym składniki dymu. Stanowi to istotny czynniki ryzyka zachorowania na raka, rozedmę, astmę i POChP.
- Rak płuc - najczęściej występujący ze wszystkich nowotworów złośliwych (20 proc. u mężczyzn i 10 proc. u kobiet) i jednocześnie przynoszący najbardziej okrutne żniwo (u poszczególnych płci odpowiada za 30 i 17 proc. wszystkich zgonów onkologicznych, co łącznie przekłada się na ponad 20 tysięcy istnień ludzkich w ciągu 1 roku w samej tylko Polsce - dane M. Krzakowski i inni). Główną jego przyczyną jest czynne i bierne palenie papierosów. Zgodnie ze stanowiskiem WHO, 91 procent osób umierających na raka płuc paliło lub miało kontakt z dymem wydychanym przez palaczy.
Podstawowe parametry i badania płuc
W diagnostyce chorób płuc wykorzystuje się badania różnego typu, głównie obrazowe, ale nie tylko. Do najczęściej wykonywanych należą:
- RTG płuc (rentgen) - podstawowe badanie w pulmonologii. Prześwietlenie może wykazać zmiany nowotworowe, zapalenie płuc, rozedmę, niedodmę czy gruźlicę. Ze względu na stosunkowo niską czułość, często jednak nie wykrywa najmniejszych zmian, co w przypadku raka płuc może się bardzo negatywnie przełożyć na rokowania. Należy też pamiętać, że do uzyskania obrazu stosuje się promieniowanie X, które w większych dawkach jest szkodliwe - dlatego badanie nie powinno być powtarzane zbyt często.
- USG - choć ultrasonografia jest wykorzystywana w medycynie od dziesiątek lat, stosunkowo niedawno wprowadzoną ją do diagnostyki schorzeń płuc. Wykazuje zmiany wskazujące m.in. na zapalenie, odmę, włóknienie, obrzęk, ropniaki czy stłuczenie. Pacjenci często pytają - co jest lepsze: USG czy RTG? Zaletą tego pierwszego jest całkowita nieinwazyjność, bezpieczeństwo i możliwość stosowania dowolną ilość razy bez narażania pacjenta na jakiekolwiek dodatkowe zagrożenia. Pozwala również ocenić mniejsze zmiany, a także te, które „schowały” się za sercem. Jego słabą stroną jest jednak to, że pokazuje jedynie patologie przylegające do opłucnej.
- Tomografia komputerowa (TK) - nowoczesne i dokładne badanie obrazowe wykorzystujące promieniowanie rentgenowskie, służące do oceny zmian w miąższu płuc. Pozwala na wykrycie zmian nowotworowych na bardzo wczesnym etapie rozwoju. Jest przydatne także w diagnostyce rozedmy, włóknienia czy sarkoidozy. Tomografię wykonuje się różnymi metodami, na przykład z kontrastem lub bardzo szczegółową techniką HRCT.
- Rezonans magnetyczny - pozwala dokładnie obserwować narządy wewnętrzne we wszystkich płaszczyznach. W przypadku chorób płuc wykonywany jest rzadko, ale może być bardzo przydatny, jeśli istnieje potrzeba obrazowania zmian nowotworowych naciekających na sąsiednie struktury.
- Bronchoskopia - diagnostyka endoskopowa, polegająca na naocznej obserwacji układu oddechowego za pomocą specjalnej rurki (elastycznego bronchofiberoskopu lub sztywnego bronchoskopu) wprowadzanej przez nos albo usta.
- Spirometria - badanie wydolności płuc, polegające na sprawdzeniu ich objętości oraz przepływu powietrza. Jest przydatna w przypadku podejrzeń między innymi POChP i astmy.
- Gazometria - badanie z krwi, wykonywane w celu oceny m.in. wymiany gazowej oraz wydolności oddechowej człowieka.
Oprócz tego lekarz może też w zależności od potrzeb zlecić różne inne badania, w tym testy laboratoryjne z pobranych próbek krwi, takie jak oznaczenie markerów nowotworowych, CRP, OB czy morfologia. W wielu przypadkach wciąż bardzo ważne, zwłaszcza dla początkowych ustaleń, jest tradycyjne osłuchiwanie pacjenta.
Czy płuca się regenerują? Oczyszczanie
Czy płuca się regenerują? W przypadku osób zrywających z nałogiem tytoniowym - tak. Proces naprawy jest samoistny, skuteczny i długotrwały. Warunkiem powodzenia jest całkowite zaprzestanie palenia.
Oczyszczanie płuc zaczyna się już po 24 godzinach od wypalenia ostatniego papierosa - to czas niezbędny do usunięcia tlenku węgla. Po około 2 miesiącach płuca zaczynają odzyskiwać sprawność. Należy jednak liczyć się z tym, że powrót do pełnej wydolności może zająć kilka lat. Dopiero po upływie dekady istotnie maleje ryzyko zachorowania na raka. Po 15-20 latach spada ono do poziomu notowanego u osób, które nie były narażone na działanie składników znajdujących się w dymie tytoniowym.
W większości przypadków dobrze przebiega regeneracja płuc po covidzie, aczkolwiek w ciężkich przypadkach, jeśli dojdzie do ich włóknienia, zmiany mogą być trwałe.
Za nieodwracalne uważa się zniszczenia, do których dochodzi w przebiegu przewlekłej obturacyjnej choroby płuc. Obecnie nie istnieją żadne metody nie tylko naprawy, ale też spowalniania postępów choroby. Możliwe jest co najwyżej łagodzenie jej objawów.
Warto jednak wspomnieć, że ostatnio środowisko naukowe zajmujące się tym schorzeniem zelektryzowała informacja o obiecujących testach z lekami wykorzystywanymi w terapii innych schorzeń - wrzodów żołądka oraz nadciśnienia w tętnicach płucnych. Badania były jednak przeprowadzane wyłącznie na zwierzętach.
Jak oczyścić płuca domowym sposobem?
Oczyszczanie płuc można nieco przyspieszyć, wykorzystując zarówno stare domowe sposoby, jak też różnego typu ćwiczenia oddechowe. Mogą one być stosowane przez palaczy, ale też osoby cierpiące na infekcje czy narażone na działanie szkodliwych pyłów zawartych w powietrzu.
W ten sposób usuwany jest gęsty śluz zalegający w drogach oddechowych oraz znajdujące się w nim zanieczyszczenia i zarazki. Jak oczyścić płuca z flegmy? Zalecane są między innymi:
- inhalacje parą wodną - ze względu na brak jakichkolwiek substancji czynnych są bezpieczne i neutralne dla zdrowia, a jednocześnie pozwalają „otworzyć” drogi oddechowe i ułatwiają odprowadzanie śluzu na zewnątrz;
- ćwiczenia oddechowe oraz kontrolowane kasłanie;
- aktywność fizyczna na świeżym powietrzu, wymuszająca zwiększenie częstotliwości oraz pogłębienie wdechów powietrza;
- spożywanie i picie produktów zawierające duże ilości antyoksydantów, czyli substancji zwalczających tzw. wolne rodniki. W szczególności polecana jest zielona herbata;
- różnego typu mikstury o mniej lub bardziej potwierdzonej skuteczności, zawierające m.in. sok z cytryny czy pomarańczy, imbir, mleko, miód. Niektóre z nich rozgrzewają organizm, inne stymulują układ odpornościowy do bardziej wytężonej pracy, czy też ułatwiają odprowadzanie śluzu.
Zioła na płuca
Wśród domowych sposobów zalecane są różne zioła na oczyszczenie płuc. Mają one zróżnicowane działanie, w tym przeciwzapalne, wzmacniające odporność, rozkurczowe i ułatwiające odkrztuszanie.
Zwolennicy medycyny naturalnej mogą sięgnąć po wyciągi z takich roślin leczniczych, jak między innymi:
- babka lancetowata,
- bluszczyk kurdybanek,
- lukrecja,
- tymianek,
- prawoślaz,
- czarny bez,
- kwiat lipy,
- liście mięty i maliny,
- jodła syberyjska (olejek plichtowy).
Ich działanie nie jest tak silne, jak profesjonalnych leków, niemniej jednak uważa się, że mogą być stosowane pomocniczo, a także w stanach nie wymagających leczenia farmakologicznego.
Zazwyczaj zaleca się spożywanie ich w większych zestawach, zawierających wyciągi z wielu różnych ziół. Tego typu mieszanki znajdują się w składzie gotowych preparatów na oczyszczenie płuc, dostępnych w sklepach zielarskich.
Leczenie płuc
Leczeniem schorzeń płuc zajmują się lekarze różnych specjalizacji. Najczęściej jest to pulmonologia, ale w przypadku nowotworów niezbędne jest oddanie się pod opiekę onkologa i chirurga onkologicznego.
Istnieją dziesiątki metod leczenia płuc - ich zastosowanie zależy od konkretnej jednostki chorobowej i stanu jej zaawansowania, a także ogólnej kondycji pacjenta, czy jego wieku - trudno zatem mówić o metodach uniwersalnych.
Nie sposób w tym miejscu opisać wszelkie zalecania terapeutyczne dotyczące wszystkich chorób, warto jednak wspomnieć o kilku.
Zapalenie płuc o podłożu bateryjnym wymaga podania antybiotyków.
Standardowo stosowane są:
- makrolidy, takie jak azytromycyna, klarytromycyna lub erytromycyna,
- doksycyklina.
W stanach poważniejszych pacjenci mogą otrzymywać fluorochinolony, takie jak moksyfloksacyna czy lewofloksacyna, ewentualnie też antybiotyki b-laktamowe z makrolidami, na przykład amoksycylinę w dużej dawce.
W przypadku POChP w doborze leków uwzględnia się nasilenie choroby, w tym duszności czy ograniczeń przepływu powietrza.
Skuteczność w różnych aspektach klinicznych schorzenia przynoszą:
- leki rozszerzające oskrzela, w tym tzw. cholinolityki (np. bromek ipratropium i bromek tiotropium) oraz beta2-agoniści;
- wziewne glikokortykosteroidy - najczęściej stosowane sterydy na płuca to m.in. jak flutikazon czy budezonid, najlepiej w skojarzeniu z innymi substancjami czynnymi;
- inhibitory fosfodiesterazy 4 - lekiem pierwszego wyboru jest roflmilast.
U chorych z rakiem płuc leczenie farmakologiczne jest uzupełnieniem metod chirurgicznych oraz radioterapii, które w takim przypadku stanowią podstawę.
W tak zwanej chemioterapii chory może otrzymywać cytostatyki, czyli leki hamujące procesy podziałów komórkowych, zapobiegające rozwojowi choroby.
Podawane są przede wszystkim:
- pochodne platyny: cisplatyna lub karboplatyna,
- alkaloidy barwinka różyczkowego: winblastyna i winorelbina.
Operacja płuc
U osób dotkniętych chorobą nowotworową często jedyną skuteczną (choć też nie w każdym przypadku) metodą leczenia może jest resekcja płuca w całości lub też wycięcie jego części.
W zależności od potrzeb wykonywane są:
- Pulmonektomia - usunięcie całego płuca wraz z sąsiednimi strukturami. Jest to operacja najbardziej zaawansowana i inwazyjna, ale dająca szansę wyleczenia nawet w stosunkowo zaawansowanych stadiach choroby. Zabieg zalecany jest w sytuacji, gdy nowotwór obejmuje wszystkie płaty danego płuca. Przeprowadza się go po wykonaniu długiego cięcia w klatce piersiowej. Chory jest w tym czasie zaintubowany. Z oczywistych względów pacjent jest też znieczulony ogólnie.
- Lobektomia - mniej rozległa operacja polegająca na wycięciu jednego płata objętego procesem nowotworowym wraz z otaczającymi go zdrowymi tkankami. Zabieg ten jest tzw. złotym standardem w przypadku raka o ograniczonym zasięgu.
- Resekcja klinowa - operacja, której istotę stanowi „klinowe” wycięcie części narządu, bez usuwania go w całości.
Operacje przeprowadza się niekiedy także w przypadku innych schorzeń, w tym między innymi rozedmy, gruźlicy, ropnia, wysięków opłucnowych. W określonych przypadkach niezbędne mogą też być zabiegi takie, jak dekortykacja (usunięcie pogrubiałej opłucnej) czy drenaż (usunięcie powietrza, nadmiaru płynów, ropy, krwi z płuc lub opłucnej).
Przeszczep płuc
Szczególnym rodzajem zabiegu chirurgicznego jest przeszczep płuc. Transplantacje są wykonywane u pacjentów z ciężkim i nieodwracalnym uszkodzeniem tego narządu w sytuacji, gdy nie są możliwe inne metody leczenia, a operacja ma charakter ratujący życie.
Wskazaniami do przeszczepu są zaawansowane stadia takich schorzeń, jak:
- przewlekła choroba obturacyjna,
- rozedma,
- zarostowe zapalenie oskrzelików,
- włóknienie płuc - idiopatyczne i polekowe, a także występujące w przebiegu innych schorzeń, takich jak sarkoidoza,
- mukowiscydoza,
- pierwotne, a także zakrzepowo-zatorowe nadciśnienie płucne,
- zespół Eisenmengera - rzadka choroba płuc będące efektem przecieków z serca.
Stosunkowo normalne życie po przeszczepie płuca jest możliwe, należy jednak pamiętać, że po usunięciu tego narządu i zastąpieniu go organem pobranym od zmarłego dawcy, możliwe są rozliczne komplikacje.
Ze względu na wysokie ryzyko ciężkich powikłań, odrzucenia przeszczepu i zgonu operacje wykonywane są jedynie w końcowych stadiach chorób i wyłącznie u osób kwalifikujących się do zabiegu.
Należy bowiem pamiętać o tym, że istnieje wiele przeciwwskazań do jego wykonania. Bezwzględnie należą do nich:
- przebyta choroba nowotworowa w ciągu ostatnich 2 lat,
- zaawansowane schorzenia serca, wątroby i nerek,
- deformacja klatki piersiowej,
- zakażenia wirusami HIV, HBV oraz HCV,
- choroby psychiczne,
- brak akceptacji dla takiej metody leczenia,
- trwanie w nałogu nikotynowym, alkoholowym, narkotykowym.
Za przeciwwskazania względne, czyli podlegające jednostkowej ocenie przez lekarza, uważane są natomiast:
- wiek pacjenta powyżej 65 lat (aczkolwiek wykonuje się już pojedyncze zabiegi u osób nawet 70-letnich),
- zakażenie różnego typu bakteriami, w tym prątkami gruźlicy, a także opornymi na leczenie wirusami i grzybami,
- duża niedowaga lub nadwaga,
- osteoporoza.
Jak dbać o płuca?
Na zdrowe płuca zaleca się rozliczne cudowne domowe sposoby, do których zaliczyć można modne ostatnio smarowanie klatki piersiowej smalcem gęsim, picie herbaty i siemienia lnianego czy spożywanie miodu.
Polecane są też różne diety wzmacniające płuca, mające działanie przeciwzapalne czy wzmacniające układ odpornościowy, zawierające bogate zestawy witamin i minerałów.
Faktem jednak jest, że podstawę profilaktyki stanowią zupełnie inne działanie, mniej „magiczne”, za to rekomendowane przez autorytety medyczne.
Najważniejszym z nich jest unikanie dymu papierosowego w każdej postaci, a więc zarówno wdychanego bezpośrednio, jak też pochodzącego z tzw. strumienia bocznego, który przedostaje się do ust i nozdrzy palaczy biernych. Nie tylko zatem warto nie palić, ale powinno się też unikać przebywania z osobami palącymi, zwłaszcza w zamkniętych pomieszczeniach.
Tak jak zostało bowiem wspomniane wyżej, bardzo wiele najcięższych chorób płuc związanych jest właśnie z tym wyniszczającym nałogiem, ze śmiertelnie chorym nowotworem oraz nieodwracalną POChP na czele.
Oprócz tego warto wdrożyć inne elementy zdrowego stylu życia, w tym między innymi dużą dawkę aktywności fizycznej oraz zbilansowaną i wartościową odżywczo dietę.
Przebywając na zewnątrz, w miarę możliwości warto wybierać te miejsca, w których powietrze jest faktycznie świeże. Jednym z najważniejszych czynników ryzyka chorób pulmonologicznych są bowiem zanieczyszczenia atmosferyczne, w tym w szczególności pyły zawieszone PM2,5 oraz PM10, a także rakotwórczy bezno(a)piren, które znajdują się w składzie smogu.
Z tego powodu warto sprawdzać alarmy smogowe oraz unikać dłuższego pobytu w pobliżu ruchliwych szlaków komunikacyjnych, a także w okolicach, nad którymi unoszą się dymy z domowych kominów.
Jak ćwiczyć płuca?
Jak poprawić wydolność płuc za pomocą ćwiczeń oddechowych? W zależności od potrzeb, trening może być ukierunkowany na:
- uregulowanie rytmu oddychania za pomocą ćwiczeń oddechowych oraz technik relaksacyjnych,
- rozciąganie klatki piersiowej oraz wzrost rozciągliwości okolicznych mięśni, zwiększające efektywność mechanizmu wentylacji,
- zwiększenie pojemności płuc,
- efektywne usuwanie wydzieliny z dróg oddechowych, na przykład poprzez wymuszanie kontrolowanego kaszlu.
W praktyce rehabilitacja płuc może obejmować dziesiątki różnych zadań, które dobrze jest wykonywać pod nadzorem wyspecjalizowanego fizjoterapeuty, po konsultacji z lekarzem pulmonologiem.
Wiele z nich polega na wykonywaniu prawidłowych i przedłużających się wdechów i wydechów, czemu towarzyszyć mogą dodatkowe czynności, na przykład napinanie określonych partii mięśniowych, zginanie kończyn etc.
Trening oddechowy przeprowadza się w różnych pozycjach - na stojąco, siedząco czy leżąco. Można też w tym celu wykorzystywać różne akcesoria, takie jak butelka.
Do ćwiczenia płuc napełnia się ją wodą i ustawia na stole. Zasiadając obok na krześle należy wykorzystać gumowy wężyk, którego jeden koniec spoczywa w wodzie, drugi zaś w ustach. W takiej konfiguracji należy wykonywać regularne i długie wydechy, za sprawą których w wodzie pojawiać się będą bąble powietrza.
Idealna sytuacja to taka, gdy pęcherze uda się utrzymać w sposób stały. Innym przydatnym narzędziem są specjalne kulki, czyli tak zwany spirometr ćwiczeniowy. W tym przypadku ćwiczenia polegają na unoszeniu kulek w czasie wdechu i utrzymywaniu ich w takiej pozycji przez dłuższy czas.
Systematycznie wykonywane pomagają poszerzyć pęcherzyki płucne, ułatwiają też odkrztuszanie zalegającego w drogach oddechowych śluzu. Tego typu trening jest zalecany pacjentom na przykład po przebytym zapaleniu płuc.
Rehabilitacja płuc nie zawsze wygląda spektakularnie, często jednak przynosi bardzo satysfakcjonujące efekty, regenerujące ten narząd oraz zwiększające wydolność układu oddechowego.