Reklama
Co oznacza pępowina dwunaczyniowa i jakie są jej przyczyny?
Pępowina dwunaczyniowa stanowi patologię w rozwoju płodu, która nie musi ale może mieć poważne konsekwencje dla dziecka.
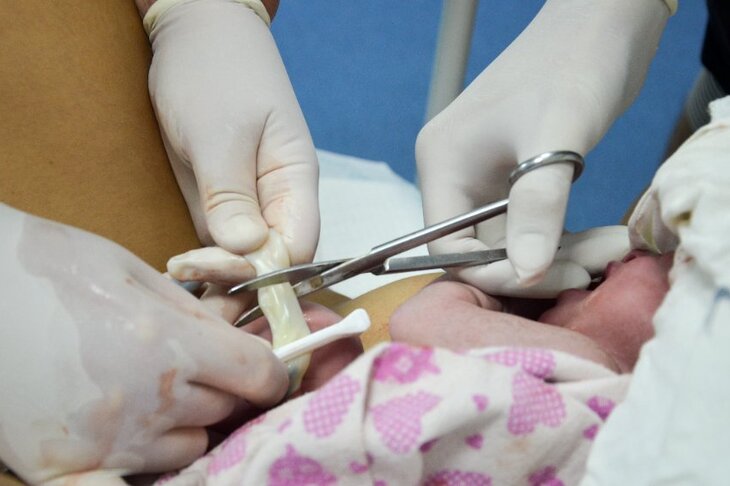
Zacznijmy od tego, czym w ogóle jest pępowina. To przewód łączący płód z łożyskiem, zespalający krążenie w organizmie matki i dziecka. Prawidłowo zbudowany sznur składa się z trzech dużych naczyń – dwóch tętnic i jednej żyły. Dwunaczyniowa pępowina zbudowana jest jednak inaczej.
Zamiast dwóch, jest w niej tylko jedna tętnica (stąd angielskojęzyczna nazwa zaburzenia: single umbilical artery, w skrócie SUA).
Pępowina dwunaczyniowa w ciąży wykrywana jest stosunkowo często, bo w 0,2-1 proc. przypadków (dane: T. Gęca i inni). Wadę wykazuje standardowe badanie ultrasonograficzne w 18-22 tygodniu ciąży, a skutkuje to wdrożeniem specjalnych procedur mających na celu monitorowanie rozwoju płodu.
A jakie są przyczyny pępowiny dwunaczyniowej? Nie wiadomo, co dokładnie leży u źródła SUA. Odnotowuje się jednak, że statystycznie częściej występuje ona w sytuacjach, gdy:
- matka ma ponad 40 lat,
- ciąża jest mnoga,
- kobieta choruje na nadciśnienie bądź cukrzycę.
Reklama
Pępowina dwunaczyniowa a wady genetyczne
Pępowina dwunaczyniowa w większości przypadków jest wadą izolowaną i zazwyczaj wtedy nie wpływa silnie na rozwój płodu.
Zdarza się jednak, że współwystępuje z innymi problemami, bądź też je generuje (więcej na ten temat w kolejnym akapicie).
Istnieje też związek między pępowiną dwunaczyniową a wadami genetycznymi. U niektórych dzieci dotkniętych SUA pojawić się mogą równocześnie:
- Zespół VATER (wady wrodzone kręgów, zrośnięcie odbytu, przetoka oskrzelowo-przełykowa, dysplazja kości promieniowej i nerek).
- Zespół Meckela-Grubera (zaburzony rozwój płuc, nerek, wątroby, ośrodkowego układu nerwowego).
- Zespół Zellwegera (zespół wątrobowo-mózgowo-nerkowy).
Reklama
Pępowina dwunaczyniowa a rozwój dziecka
Jakie skutki rodzi pępowina dwunaczyniowa? Poza wspomnianymi wyżej, najczęściej dochodzi do tak zwanego wewnątrzmacicznego ograniczenia wzrastania płodu (IUGR). Maluchy z tym zaburzeniem przychodzą na świat z niską wagą urodzeniową.
Zdarza się, że u dzieci z pępowiną dwunaczyniową stwierdza się zespół Downa (trisomia 21), zespół Edwardsa (trisomia 18), a także zespół Turnera i inne poważne zmiany wynikające z zaburzenia układu chromosomów.
Prawdopodobnie nie są one jednak powodowane SUA, lecz tak jak wspomniane wyżej wady, współwystępują z anomalią dotyczącą pępowiny.
Czy istnieją inne zagrożenia związane z pępowiną dwunaczyniową?
Reklama
Pępowina dwunaczyniowa a poród
Wbrew potocznym opiniom nie ma zależności między pępowiną dwunaczyniową a terminem porodu w kontekście wyznaczania niestandardowej daty rozwiązania ciąży.
Może się jednak zdarzyć, że maluch przyjdzie na świat wcześniej. Istnieje również większe niebezpieczeństwo poronienia.
Częste pytanie, jakie stawiają pacjentki ze zdiagnozowaną u dziecka pępowiną dwunaczyniową, brzmi: jaki poród – naturalny czy przez cesarskie cięcie?
Utarło się sądzić, że wskazana jest „cesarka”. W rzeczywistości jednak, takie zalecenie nie jest formułowane w sposób kategoryczny.
Co więcej, z reguły specjaliści uważają, że jeśli tylko nie ma przeciwskazań w danym, konkretnym przypadku, lepiej by dziecko przyszło na świat siłami natury. Tym bardziej jednak wskazany jest zwiększony nadzór położniczy.
Należy podkreślić, że SUA generuje zwiększone ryzyko tak zwanego zgonu okołoporodowego dziecka. W 2/3 przypadków jeszcze w macicy, przed przyjściem na świat, w 1/3 niedługo po porodzie.
Sytuacje takie występują przeważnie, gdy pępowina dwunaczyniowa współwystępuje z innymi wadami i chorobami.
Reklama
Zalecenia przy pępowinie dwunaczyniowej
Większość pacjentek słysząc diagnozę „pępowina dwunaczyniowa”, pyta - co robić? Czy SUA się leczy?
Na chwilę obecną nie ma metod terapii tej anomalii i nie podejmuje się żadnych interwencji względem płodu.
Jeśli są wykonywane operacje, niekiedy jeszcze w łonie matki, dotyczą one innych wad i schorzeń współwystępujących.
Natomiast zaleca się, by matka i dziecko zostali objęci szczególną kontrolą, zwłaszcza jeśli problem nie jest izolowany. Ciąża uznawana jest za trudną, w związku z czym rekomendowane jest:
- wykonanie dodatkowych badań ultrasonograficznych w celu wykrycia bądź wykluczenia innych problemów zdrowotnych;
- wykonanie echokardiografii w związku z ryzykiem nieprawidłowego rozwoju serca dziecka;
- przeprowadzenie badań genetycznych mających na celu dokładniejszą diagnostykę pod kątem wspomnianych wyżej zespołów.
Ostatnie dwa z wymienionych badań rutynowo wykonuje się po uzyskaniu niepokojących wyników ultrasonografii, wskazujących, iż SUA nie jest w danym przypadku problemem izolowanym.
Dodatkowo w 32. tygodniu ciąży powinno się sprawdzić prawidłowość wzrostu płodu. Wykonuje się też ocenę przepływów w tętnicy pępowinowej oraz tak zwanego testu niestresowego (monitorowanie akcji serca płodu i jednocześnie czynności skurczowej mięśni macicy).
Wszystko to składa się na intensywną opiekę przedporodową