Reklama
Czym jest świerzb?
Świerzb to choroba zakaźna skóry wywołana przez pasożyta Sarcoptes scabiei var. hominis - co tłumaczymy jako świerzbowiec ludzki. Cechuje się intensywnym świądem, szczególnie nasilającym się w nocy oraz charakterystycznymi zmianami skórnymi, jak grudki, pęcherzyki czy przeczosy (zadrapania).
Choroba ta jest ujęta w Międzynarodowej Klasyfikacji Chorób (ICD-10) i oznaczona kodem B86.
Schorzenie jest szeroko rozpowszechnione na całym świecie i dotyka osoby w każdym wieku, niezależnie od warunków socjoekonomicznych. Jest uleczalne, ale wymaga szybkiego wdrożenia leczenia.
Świerzb stanowi zagrożenie dla osób z osłabionym układem odpornościowym (np. u chorych na AIDS, nowotwory, przewlekłe choroby autoimmunologiczne) lub z ograniczoną zdolnością do samodzielnego dbania o higienę, ponieważ u takich pacjentów może rozwinąć się tzw. świerzb norweski. W tej formie choroby występuje znacznie większa liczba pasożytów niż w typowym świerzbie, co prowadzi do powstawania rozległych, zrogowaciałych i łuszczących się zmian skórnych.
Reklama
Przyczyny świerzbu. Czy jest zaraźliwy?
Wielu pacjentów, u których zdiagnozowano świerzb, dopytuje skąd się to bierze, bo przecież przestrzegali zasad higieny.
Jako, że przyczyną świerzbu jest infekcja pasożytnicza, do zakażenia dochodzi w warunkach bliskiego kontaktu, takich jak wspólne spanie, przytulanie czy opieka nad osobą chorą. Świerzbem można się też zarazić poprzez używanie tych samych ubrań, pościeli, ręczników czy mebli. Pasożyt najszybciej przenosi się w zatłoczonych miejscach, takich jak przedszkola, domy opieki czy schroniska. Niestety brak odpowiedniej higieny oraz zwlekanie z wizytą u lekarza sprzyja rozprzestrzenianiu się pasożyta w otoczeniu osoby chorej.
Reklama
Objawy świerzbu
Głównym objawem świerzbu jest intensywny świąd, szczególnie nasilający się w nocy. Jest on wynikiem reakcji alergicznej organizmu na obecność pasożytów, ich odchody oraz jaja.
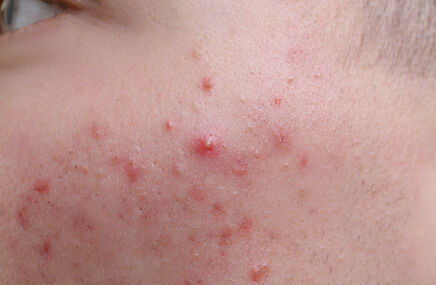
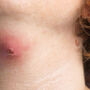
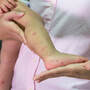
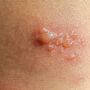
Jak wygląda świerzb? Charakterystyczne zmiany skórne obejmują przeczosy (zadrapania), grudki, pęcherzyki i drobne krosty, które mogą ulec wtórnemu zakażeniu. W miejscach najbardziej narażonych na obecność pasożytów - takich jak przestrzenie międzypalcowe, nadgarstki, pachy, okolice pępka, pośladki oraz narządy płciowe - widoczne są drobne linijne ślady, tzw. korytarze świerzbowcowe.
Początkowe stadium
ak rozpoczyna się świerzb? W początkowym stadium choroby łatwo pomylić świerzb z innymi schorzeniami, takimi jak atopowe zapalenie skóry, łuszczyca czy wyprysk kontaktowy - tym bardziej, że korytarze świerzbowcowe są na tym etapie słabo widoczne.
Pierwszymi objawami świerzbu są drobne krosty lub wysypka, która często przypomina pokrzywkę alergiczną. Świąd może pojawić się dopiero po kilku tygodniach od zakażenia, gdy organizm zaczyna reagować na obecność pasożytów. Z czasem staje się bardziej intensywny, szczególnie w nocy, co prowadzi do drapania i powstawania przeczosów, a w rezultacie wtórnej infekcji.
Zaawansowane stadium
W zaawansowanym stadium choroby objawy nasilają się, a zmiany obejmują coraz większe obszary skóry. Świąd jest niezwykle intensywny, drapanie już nie pomaga, więc pacjent czuje się coraz gorzej, zwłaszcza w nocy. Na skórze widoczne są liczne przeczosy, grudki, pęcherzyki oraz krosty, które często ulegają zakażeniom bakteryjnym, prowadząc do powstawania ropni i strupów. Skóra jest zaczerwieniona, zgrubiała i pokryta złuszczającym się naskórkiem.
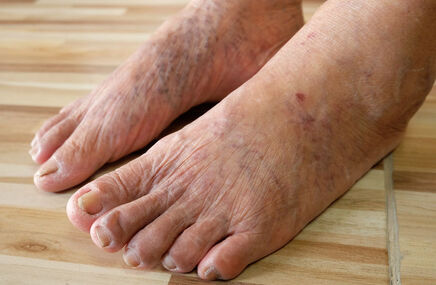
W przypadku rzadkiego, ale ciężkiego świerzbu drążącego (zwanego również norweskim), dochodzi do powstania masywnych, zrogowaciałych, przypominających skorupę złogów na skórze. Zmiany te najczęściej występują na dłoniach, stopach, łokciach i pośladkach, ale mogą obejmować całe ciało. Liczba pasożytów rośnie, co zwiększa ryzyko zakażenia otoczenia. Mimo to wielu chorych nie odczuwa świądu, co często opóźnia diagnozę.
Reklama
Gdzie widoczne są objawy świerzbu?
Zmiany skórne w świerzbie mogą się rozmaicie umiejscawiać - ich lokalizacja często zależy od stadium choroby oraz indywidualnych predyspozycji pacjenta.
Najczęściej świerzb zajmuje:
- dłonie (przestrzenie międzypalcowe),
- nadgarstki,
- pachy,
- brzuch (okolice pępka),
- pośladki,
- narządy płciowe i pachwiny
- to klasyczne miejsca, gdzie pasożyt drąży kanaliki w skórze. Zmiany w tych obszarach stanowią pierwszą wskazówkę dla lekarza przeprowadzającego wstępne oględziny.
Miejsca, gdzie świerzb występuje rzadziej to:
- stopy,
- uda,
- łokcie,
- plecy
- zazwyczaj zmiany występują tu w bardziej zaawansowanym stadium choroby.
Warto mieć świadomość, że chociaż u dorosłych zmiany na twarzy i skórze głowy są bardzo rzadkie, to często tak właśnie objawia się świerzb u dzieci.
Reklama
Z czym można pomylić świerzb?
Ze względu na podobieństwo objawów, takich jak świąd i zmiany skórne, świerzb łatwo można pomylić z innymi schorzeniami dermatologicznymi. Do najczęściej mylonych chorób skóry należą:
- atopowe zapalenie skóry (AZS) - szczególnie u dzieci swędzące grudki bywają bardzo podobne do świerzbu,
- wyprysk kontaktowy - zmiany skórne wynikają z reakcji alergicznej na substancje drażniące,
- łuszczyca - zmiany mogą przypominać świerzb norweski,
- świerzbiączka - choroba charakteryzująca się świądem i przeczosami, bez obecności pasożytów,
- infekcje grzybicze skóry - mogą powodować grudki i świąd, szczególnie w fałdach skóry,
- ukąszenia owadów - zwłaszcza pcheł czy pluskiew wywołują intensywny świąd,
- uogólnione reakcje alergiczne - pokrzywka lub reakcje na leki z wysypką grudkową mogą przypominać świerzb,
- infekcje bakteryjne skóry - takie jak liszajec, mogą występować na uszkodzonej skórze, przypominając wtórne zmiany w świerzbie,
- choroby pasożytnicze - np. wszawica, której objawy (świąd, przeczosy) mogą być zbliżone,
- choroby wirusowe skóry - świąd występuje np. w początkowej fazie ospy wietrznej.
Reklama
Diagnostyka świerzbu. Jak rozpoznać chorobę?
Kwestia, jak rozpoznać świerzb, opiera się przede wszystkim na dokładnym wywiadzie medycznym i badaniu skóry. Lekarz zwraca uwagę na obecność:
- korytarzy świerzbowcowych,
- typowego rozmieszczenia zmian skórnych (w miejscach takich jak przestrzenie międzypalcowe, nadgarstki czy pachwiny),
- intensywnego świądu, szczególnie nasilającego się w nocy,
- przeczosów i wtórnych infekcji skórnych.
Tradycyjną metodą diagnostyczną jest test atramentowy, zwany też barwnikowym, który polega na nałożeniu barwnika (np. atramentu lub jodyny), wnikającego w kanaliki wykopane przez pasożyty, dzięki czemu można zobaczyć sieć korytarzy. Jest to do dziś stosowany domowy test na świerzb - choć nie polecamy wykonywać go samodzielnie, ponieważ do prawidłowej identyfikacji zmian potrzeba wiedzy medycznej.
Podczas badania lekarz używa urządzenia powiększającego - dermatoskopu, który umożliwia szybkie wykrycie korytarzy świerzbowych. W celu potwierdzenia obecności pasożytów, ich jaj lub odchodów, konieczne jest badanie pod mikroskopem
Rutynowo nie wykonuje się badań krwi na obecność świerzbu, chociaż w zaawansowanych przypadkach, szczególnie przy wtórnych zakażeniach, lekarz zleca je w celu oceny stanu ogólnego pacjenta. Warto wiedzieć, że podwyższone eozynofile (rodzaj białych krwinek) mogą wskazywać na reakcję organizmu na obecność pasożyta. Jest to jednak wynik niespecyficzny, wymagający opinii lekarskiej.
Reklama
Leczenie świerzbu. Jak skutecznie pozbyć się choroby?
Leczenie świerzbu polega na eliminacji pasożyta oraz złagodzeniu objawów. Stosuje się leczenie farmakologiczne - miejscowe i doustne, a także środki wspomagające, takie jak maści czy kremy łagodzące świąd.
Lekiem pierwszego wyboru jest dostępna na receptę permetryna. Lek ma formę kremu, który należy nanieść na całe ciało (z wyjątkiem twarzy i skóry głowy u dorosłych) i pozostawić na skórze przez 8-12 godzin przed zmyciem. Zabieg zazwyczaj powtarza się po 7 dniach, aby wyeliminować pasożyty, które mogły wykluć się z jaj.
Jeśli doszło do wtórnego zakażenia bakteryjnego skóry, lekarz dodatkowo przepisze antybiotyki.
W ciężkich przypadkach świerzbu norweskiego stosuje się iwermektynę - lek przeciwpasożytniczy na receptę, który wymaga powtórzenia po dwóch tygodniach.
W terapii pomocne są także preparaty bez recepty, takie jak kremy z hydrokortyzonem lub inne środki przeciwświądowe.
Stosowana od lat jako tradycyjny środek na świerzb - maść siarkowa zawiera siarkę w stężeniu od 5% do 10%. Maść nakłada się na całą skórę przez kilka dni z rzędu. Niestety ma dość przykry zapach i może podrażniać skórę.
Mimo, że terapia jest długotrwała i mało przyjemna, powinni ją przejść także domownicy pacjenta, aby uniknąć nawrotów choroby w otoczeniu. Nieleczony świerzb może prowadzić do szeregu powikłań, które pogarszają jakość życia i zwiększają ryzyko poważniejszych problemów zdrowotnych. Do najczęstszych skutków nieleczonego świerzbu należą:
- wtórne zakażenia bakteryjne skóry - intensywne drapanie zmian skórnych powoduje uszkodzenie naskórka, co sprzyja zakażeniom bakteryjnym, takim jak liszajec, ropnie czy zapalenie tkanki podskórnej;
- przewlekłe zmiany skórne - długotrwała obecność pasożyta i ciągłe drapanie mogą prowadzić do zgrubień skóry, blizn oraz przebarwień, które trudno usunąć;
- świerzb norweski (drążący) - w przypadku nieleczenia lub osłabienia odporności choroba może przekształcić się w cięższą postać, jaką jest świerzb norweski. Charakteryzuje się on masywnymi, zrogowaciałymi zmianami skórnymi i obecnością tysięcy pasożytów, co zwiększa ryzyko zakażenia innych osób;
- powikłania ogólnoustrojowe - w przypadku wtórnych infekcji bakteryjnych może dojść do poważnych powikłań, takich jak zapalenie węzłów chłonnych, gorączka reumatyczna, a nawet posocznica.
Domowe sposoby na świerzb
Domowe sposoby na świerzb cieszą się zainteresowaniem, szczególnie wśród osób szukających prostych metod na złagodzenie objawów świądu. Trzeba jednak pamiętać, że świerzbu nie da się wyleczyć domowym sposobem - ani ocet, ani maści bez recepty nie zastąpią specjalistycznej farmakoterapii zapisanej przez lekarza.
Wśród dawnych sposobów na świerzb wymienia się też mąkę ziemniaczaną - jako środek łagodzący podrażnienia skóry i zmniejszający świąd. Tradycyjnie zasypywano nią ranki, jednak dziś na zadrapania zalecane są maści na receptę.
Wśród popularnych domowych sposobów na świerzb wymienia się także olejek z drzewa herbacianego, który ma właściwości przeciwpasożytnicze, przeciwbakteryjne i łagodzące świąd. Może być stosowany miejscowo w postaci rozcieńczonej (np. kilka kropli olejku na łyżkę oleju bazowego). Olejek wspiera walkę z pasożytami, ale nie niszczy jaj świerzbowca. Nie jest zalecany przez lekarzy, ponieważ u wielu pacjentów dodatkowo podrażnia skórę, która już i tak została uszkodzona w wyniku choroby.
Jak zapobiegać świerzbowi?
Osoby, w których gospodarstwie domowym ktoś jest leczony na świerzb, powinny znać podstawowe zasady, jak wyeliminować pasożyta z otoczenia. Świerzb przenosi się głównie przez bliski kontakt skóra do skóry, dlatego w miarę możliwości należy unikać przytulania, wspólnego spania czy dotykania zmian skórnych u osoby chorej. Ważne jest regularne mycie się i czyszczenie grzebieni czy szczotek.
Kluczowe kwestie to: jak długo świerzb żyje jeszcze w pościeli, ręcznikach, ubraniach i w jakiej temperaturze ginie.
Aby pozbyć się świerzbu z domu po zakończeniu terapii, trzeba dokładnie wyprać ubrania, pościel i ręczniki w wysokiej temperaturze (minimum 60°C). Rzeczy, których nie da się włożyć do pralki, należy zapakować w szczelne worki na co najmniej 72 godziny, aby zabić pasożyty. Alternatywą jest. zamrażanie przedmiotów, które nie mogą być prane (takich jak np. pluszowe zabawki). Pasożyt ginie w bardzo niskich temperaturach, poniżej -20°C, w ciągu kilku godzin.
Po zakończeniu leczenia warto zmieniać pościel co 2-3 dni przez około tydzień, aby zminimalizować ryzyko reinfekcji.
W miejscach takich jak domy dziecka czy domy seniora, gdzie kontakt między ludźmi jest bardzo bliski, należy wprowadzić procedury szybkiego reagowania na przypadki zakażenia, aby zmniejszyć ryzyko epidemii.
rofilaktyka świerzbu opiera się na zasadach higieny, ograniczeniu kontaktu z zakażonymi osobami oraz szybkim i skutecznym leczeniu w razie wystąpienia choroby. Regularne działania prewencyjne pomagają uniknąć zakażeń i ich dalszego rozprzestrzeniania się.
Powikłania po świerzbie i nawroty choroby
Aby upewnić się, że świerzb jest wyleczony, trzeba uwzględnić ustąpienie świądu, zmniejszenie zmian skórnych i brak nowych korytarzy. Świąd powinien stopniowo ustępować w ciągu 1-2 tygodni po zakończeniu leczenia. U alergików może to trwać dłużej - ok. 4 tygodni. Po miesiącu od ustąpienia objawów warto umówić się na wizytę kontrolną u dermatologa.
Jeśli pacjent, który przeszedł leczenie, ponownie miał kontakt z osobą zakażoną (np. w rodzinie, szkole czy pracy), może dojść do ponownego zakażenia.
Należy też mieć świadomość, dlaczego świerzb powraca. Leczenie trzeba zastosować u wszystkich domowników i osób z bliskiego otoczenia zakażonego - inaczej drastycznie zwiększa się ryzyko nawrotu.
Pasożyty mogą przetrwać do 72 godzin poza skórą człowieka. Jeśli nie wyprano ubrań, pościeli, ręczników czy innych tekstyliów w wysokiej temperaturze (min. 60°C), istnieje ryzyko, że osoba wyleczona zarazi się ponownie.
Świerzb powraca najczęściej z powodu niepełnego leczenia, ponownego zakażenia lub zaniedbań w dezynfekcji otoczenia. W walce z nawracającym świerzbem kluczowe jest przestrzeganie wszystkich zaleceń lekarskich i higienicznych.