Reklama
Co to jest mocznica?
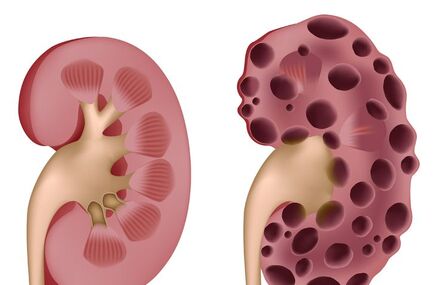
Mocznica, zwana też uremią, to stan kliniczny występujący w przebiegu schyłkowej niewydolności nerek. Pojawienie się w organizmie toksyn mocznicowych powoduje szeroko zakrojony rozstrój, w tym między innymi zaburzenie równowagi wodno-elektrolitowej. Mocznica najczęściej występuje u osób starszych, po sześćdziesiątym roku życia, minimalnie częściej u mężczyzn niż u kobiet.
Schyłkowa niewydolność i związana z nią mocznica to piąte, najwyższe stadium zaawansowania przewlekłej choroby nerek (PChN) - schorzenia powszechnego, w samej tylko Polsce dotykającego około 4 milionów osób.
Skrajna forma PChN, jaką jest mocznica, występuje znacznie rzadziej, tym bardziej że większość pacjentów rozpoczyna dializowanie przed pojawieniem się pierwszych jej objawów. Odwołując się luźno do danych epidemiologicznych z USA, można ostrożnie szacować, że w Polsce problem mocznicy dotyczy kilku - kilkunastu tysięcy osób.
Jako ciekawostkę można podać, że właśnie mocznica była jedną z domniemanych przyczyn śmierci króla Jana III Sobieskiego w 1696 roku. Na kartach historii zapisano, że władca pod koniec życia cierpiał z powodu choroby na obrzęki kończyn dolnych oraz podbrzusza tak silne, iż trzeba było go nosić na krześle. Późniejsze badania wykazały, że do mocznicy doprowadziła kamica nerkowa.
Co jeszcze ciekawsze, zaawansowana mocznica najprawdopodobniej zakończyła także żywot innego polskiego króla, Stefana Batorego. Jego nagły zgon w 1586 roku kojarzono początkowo z napadem padaczki, jednak sekcja zwłok wykazała nerki „wielkie jak u wołu”, co mogło wskazywać na tę właśnie chorobę.
Reklama
Zatrucie organizmu wskutek niewydolności nerek
Istotą mocznicy jest zatrucie organizmu wskutek niewydolności nerek. Wraz z postępami choroby, maleje ilość oddawanego moczu, a w organizmie rośnie stężenie mocznika, czyli końcowego produkty metabolizmu białek oraz innych związków azotowych.
Dalsze przemiany chemiczne prowadzą do wydzielania różnego rodzaju toksyn mocznicowych, takich jak:
- hormon przytarczyc (PTH),
- makroglobulina,
- produkty końcowe glikozylacji,
- mikroglobulina beta2.
Choć nie zidentyfikowano jednej konkretnej toksyny odpowiedzialnej za występowanie wszystkich objawów klinicznych, wiadomo, że związki te powodują daleko posunięte zmiany metaboliczne, których efektem końcowym są liczne schorzenia i zaburzenia funkcjonowania organizmu, potencjalnie nawet śmiertelne.
Reklama
Przyczyny mocznicy
Niewydolność nerek, stanowiąca bezpośrednią przyczynę mocznicy, zwykle jest konsekwencja innych schorzeń i zaburzeń, takich jak między innymi:
- cukrzyca (nefropatia cukrzycowa),
- nadciśnienie (nefropatia nadciśnieniowa),
- kłębuszkowe zapalenie nerek i inne glomerulopatie,
- choroba śródmiąższowa nerek,
- zapalenie pęcherza moczowego,
- zwężenie tętnicy nerkowej,
- naczyniowe stwardnienie nerek,
- schorzenia nowotworowe.
Powodem mocznicy może też być fizyczne uszkodzenie nerek, jeśli uraz powoduje wzrost stężenia mocznika lub kreatyniny.
Reklama
Objawy mocznicy
Podstawowe objawy mocznicy, będące następstwem zmian metabolicznych oraz wywołanych przez nie zaburzeń, to:
- uczucie zmęczenia i znużenia, związane z występującą w przebiegu choroby niedokrwistością;
- zaburzenia łaknienia, anoreksja, utrata masy ciała;
- skurcze mięśni, drżenie drętwienie i mrowienie kończyn;
- kwasica metaboliczna;
- zaburzenia gospodarki sodowej, potasowej, wapniowej, fosforowej;
- nudności, wymioty;
- pogorszenie kondycji psychicznej, zaburzenia świadomości;
- pogłębienie i przyspieszenie zmian miażdżycowych;
- objawy kardiologiczne - nadciśnienie lub niedociśnienie, zwężenie i niewydolność zastawek serca, zaburzenia rytmu serca, dusznica bolesna;
- krwawienia wewnętrzne w obrębie układu pokarmowego;
- bóle głowy, zawroty, zaburzenia widzenia;
- świąd skóry, wybroczyny, łuszczenie się, przebarwienia;
- nieprzyjemny zapach z ust oraz przykry posmak amoniaku;
- encefalopatia (trwałe uszkodzenia mózgu).
W skrajnych przypadkach konsekwencją źle leczonej mocznicy może być śpiączka, a nawet śmierć pacjenta.
Reklama
Jak diagnozować mocznicę?
Za najbardziej miarodajne w przypadku zaawansowanych stadiów choroby nerek uznaje się oznaczenie stężenia kreatyniny w surowicy. Stanowi to podstawę do oszacowania wielkości parametru, jakim jest przesączanie kłębuszkowe (GFR, z ang. glomerular filtration rate). Wartość tę można określić stosując także uciążliwe, inwazyjne techniki, takie jak metoda radioizotopowa czy klirens inuliny.
Należy przy tym wiedzieć, że w poszczególnych fazach choroby, wartość eGFR (ml/min/1,73 m2) wynosi odpowiednio:
- stadium I (uszkodzenie nerek z prawidłowym lub podwyższonym GFR) - powyżej 90,
- stadium II (uszkodzenie nerek z łagodnym obniżeniem GFR) - w przedziale 60-89,
- stadium III (uszkodzenie nerek z umiarkowanym obniżeniem GFR) - między 30 a 59,
- stadium IV (uszkodzenie nerek z ciężkim obniżeniem GFR) - w zakresie 15-29,
- stadium V (krańcowa niewydolność nerek/mocznica) - poniżej 15.
Reklama
Leczenie mocznicy
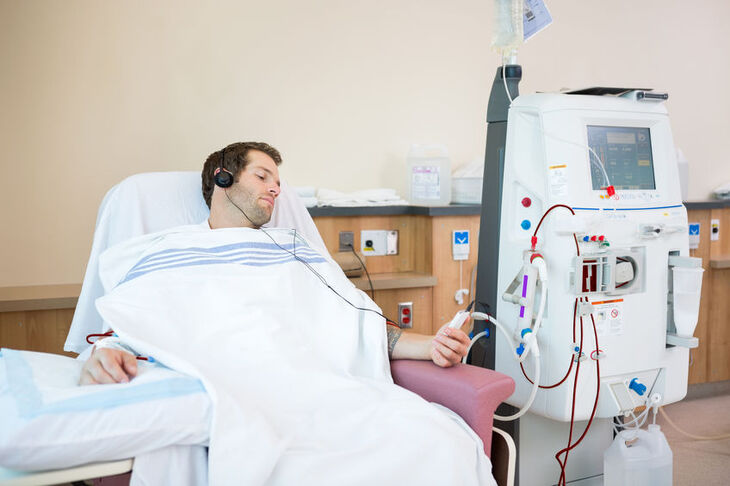
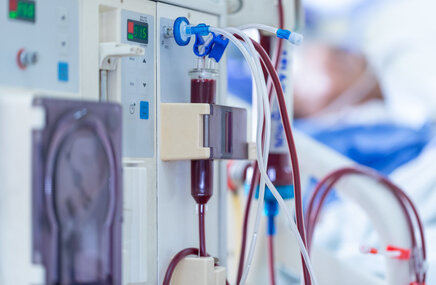
Leczenie mocznicy wymaga dializowania pacjenta w celu oczyszczenia krwi z toksyn. W niektórych przypadkach niezbędny jest też przeszczep nerki, aczkolwiek jest to procedura skrajnie inwazyjna i częstokroć trudna do przeprowadzenia w związku z koniecznością pozyskania organu od dawcy. Dodatkowo w leczeniu mocznicy stosuje się działania objawowe i przyczynowe związane konkretnymi zaburzeniami.
Przykładowo, w terapii niedokrwistości wykorzystywane są preparaty żelaza, a nadczynność przytarczyc i powiązaną lub izolowaną hipokalcemię oraz hipofosfatemię leczy się węglanem lub octanem wapnia i witaminą D.
Ponadto chorzy muszą przestrzegać zaleceń dotyczących profilaktyki, takich jak:
- unikanie wzmożonego wysiłku fizycznego oraz obciążeń psychicznych,
- unikanie kontaktu z osobami chorymi, cierpiącymi z powodu zakażeń wirusowych i bakteryjnych,
- przestrzeganie właściwej diety.
Reklama
Dieta przy mocznicy
Dieta przy mocznicy powinna uwzględniać szczególne zalecenia dotyczące zwłaszcza spożycia określonych składników mineralnych.
W związku z występującą w organizmie nadpodażą niektórych z nich, zaleca się minimalną jedynie konsumpcję produktów żywnościowych zawierających:
- potas,
- sód,
- fosforany.
Dodatkowo należy przestrzegać diety niskobiałkowej. Zaleca się spożywać nie więcej niż 40-50 g białka na dobę (lub 0,6 - 0,8 gramów na każdy kilogram masy ciała dziennie). W szczególności należy ograniczyć spożycie tych roślinnych, na rzecz bardziej wydajnych źródeł, takich jak mięso, ryby czy jajka.
Nie powinno się także nadużywać soli. Dzienne menu powinno być niskokaloryczne, tak by dobowa dawka przyjmowanej z pokarmem energii nie przekraczała 2000 kcal.