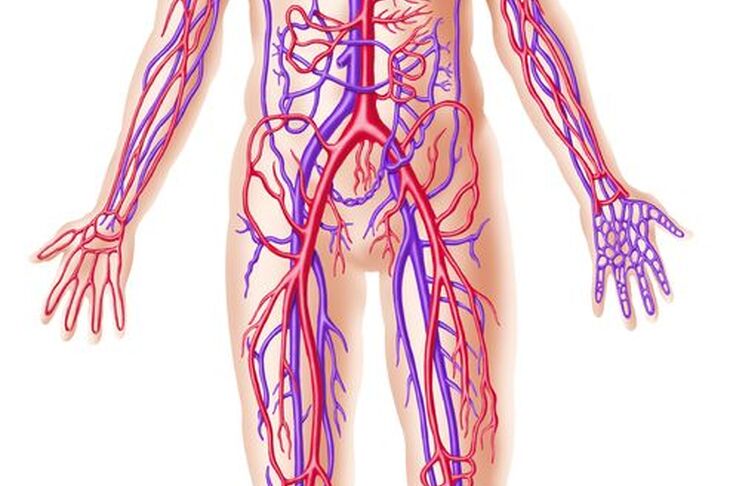
Choroba Buergera, czyli zakrzepowo-zarostowe zapalenie naczyń (thrombangitis obliterans – TAO), to przewlekła choroba drobnych naczyń kończyn górnych i dolnych.
Charakteryzuje się obecnością stanu zapalnego w ścianach małych i średnich tętnic oraz żył, który utrzymując się przez wiele lat prowadzi do stopniowego zmniejszenia światła naczyń krwionośnych, co skutkuje niedokrwieniem kończyn, powstawaniem owrzodzeń i zmian martwiczych.
Stan zapalny często szerzy się również na sąsiadujące nerwy, powodując silne dolegliwości bólowe. Choroba ma charakter przewlekły i postępujący, z okresami zaostrzeń i remisji.
Choroba Buergera - czym jest?
Zmiany patologiczne w chorobie Buergera dotyczą kończyn, zwłaszcza ich obwodowych części i zwykle nie wpływają na funkcje innych układów czy narządów. Wyjątkiem jest sytuacja, w której dochodzi do zakażenia zmian martwiczych, które może spowodować ogólnoustrojową odpowiedź zapalną.
Istota zaburzeń w TAO polega na długotrwałym utrzymywaniu się stanu zapalnego w ścianie naczyń krwionośnych. Komórki układu odpornościowego, napływając w zwiększonych ilościach do zajętych tętnic i żył, uszkadzają ich ściany, co sprzyja wykrzepianiu krwi i tworzeniu się przyściennych zakrzepów. Zakrzepy te z czasem ulegają włóknieniu, zwężając światło naczynia i upośledzając dopływ krwi. Najmniej krwi dopływa do części kończyn położonych najbardziej obwodowo, tam więc zmiany chorobowe pojawiają się jako pierwsze. Proces zapalny może rozszerzać się na sąsiadujące nerwy, których zajęcie daje dolegliwości bólowe.
Zapalenie najczęściej powstaje w tętnicach promieniowych kończyn górnych i piszczelowych kończyn dolnych, choć może pojawiać się również w naczyniach o mniejszej średnicy. Zmiany patologiczne nie są ciągłe, lecz segmentarne; zaburzenie funkcji naczyń pojawia się odcinkowo. Zdarza się, że patologia występuje w naczyniach jamy brzusznej, wówczas dolegliwości bólowe związane są z niedokrwieniem czasem bardzo rozległych fragmentów jelita.
Obniżenie nastroju i stany depresyjne są następstwem postępującego przebiegu choroby, związanego ze znacznymi dolegliwościami bólowymi, a niejednokrotnie również z trwałym upośledzeniem czynności kończyny.
Reklama
Choroba Buergera - występowanie
Choroba Buergera rozwija się najczęściej u młodych mężczyzn; kobiety stanowią mniej niż 8% chorych. Pierwsze objawy pojawiają się zazwyczaj około 20-25 roku życia, po 40 r.ż. prawie nie spotyka się nowych przypadków. Obserwuje się ścisły związek choroby z paleniem tytoniu. Zaprzestanie palenia jest więc niezbędnym czynnikiem terapeutycznym, bez którego zatrzymanie postępu choroby nie będzie możliwe.
W Polsce na TAO cierpi około 3% społeczeństwa. Nieco większą częstość występowania choroby obserwuje się na Bałkanach i w Europie Wschodniej, natomiast najczęściej chorują mieszkańcy Indii (nawet 66% populacji).
Reklama
Choroba Buergera - przyczyny
Mimo że choroba Buergera znana jest od ponad stu lat, ciągle nie ustalono jednoznacznie przyczyny tego zaburzenia. Przypuszcza się, że odgrywają tu rolę zaburzenia genetyczne. U osób predysponowanych genetycznie palenie tytoniu uruchamia mechanizmy zapalne i zakrzepowe w ścianach naczyń krwionośnych. Prawdopodobnie odbywa się to na zasadzie reakcji autoimmunologicznej. Oznacza to, że układ odpornościowy chorego nie rozpoznaje prawidłowo własnych tkanek organizmu i reaguje na ich obecność jak na tkanki obcego pochodzenia. Prowadzi to do rozwoju zapalenia, czyli stanu, który ma za zadanie ułatwić komórkom układu odpornościowego usunięcie obcych tkanek z organizmu. Taki mechanizm stanowi podłoże wielu chorób o cechach autoagresji, być może również choroby Buergera. Wymaga to jednak dalszych badań.
Do czynników ryzyka zalicza się:
- wiek – choroba rozwija się najczęściej w 20-25 r.ż., po 40 r.ż. nowe zachorowania należą do rzadkości;
- płeć – zdecydowana przewaga płci męskiej w populacji chorej na TAO, kobiety stanowią mniej niż 8% chorych;
- zróżnicowanie geograficzne – choroba jest częstsza w Indiach i Europie Wschodniej niż w Ameryce Północnej czy Europie Zachodniej;
- palenie tytoniu – najważniejszy modyfikowalny czynnik ryzyka, osoby cierpiące na chorobę Buergera to prawie zawsze palacze.
Reklama
Choroba Buergera - objawy
Do objawów choroby zaliczamy:
- Ból kończyny – początkowo może mieć charakter nieprawidłowego odbierania bodźców czuciowych, później ulega stopniowemu nasileniu. W zaawansowanych stadiach choroby może utrudniać sen. Charakterystyczny jest ból napadowy, wywołany niedokrwieniem nerwów.
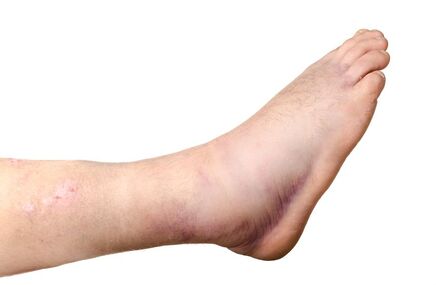
- Zmniejszenie tolerancji na zimno – uczucie ziębnięcia, drętwienia kończyny, zwłaszcza w częściach obwodowych (palce dłoni i stóp). Zmiana zabarwienia skóry polega najpierw na zblednięciu, a później zasinieniu. Sinoczerwony kolor dłoni i stóp może utrzymywać się trwale.
- Nadmierna potliwość dłoni i stóp.
- Chromanie przestankowe – ból przy chodzeniu, który zmusza do zatrzymywania się i chwilowego odpoczynku. W miarę postępu choroby dystans, po którym pojawia się chromanie jest coraz krótszy, a w zaawansowanych stadiach występuje ból spoczynkowy. Najczęściej bolesność dotyczy stopy, w odróżnieniu od chromania przestankowego o podłożu miażdżycowym, gdzie dominuje ból łydek.
- Objaw Raynauda – ból i zmiana zabarwienia skóry rąk i stóp, polegająca na początkowym zblednięciu, następnie zasinieniu, a na końcu zaczerwienieniu; czynnikiem wywołującym ten objaw jest najczęściej zmiana temperatury otoczenia.
- Owrzodzenia i zmiany martwicze na dłoniach i stopach – powstają zazwyczaj kilka lat po wystąpieniu pierwszych objawów; są często asymetryczne, mogą dotyczyć tylko jednej kończyny. Najczęściej powstają w najbardziej obwodowych częściach kończyn (dwa ostatnie paliczki). Zaawansowane zmiany martwicze ze zgorzelą są wskazaniem do amputacji zajętego fragmentu kończyny.
- Bóle brzucha i dolegliwości ze strony przewodu pokarmowego – bardzo rzadko, gdy choroba występuje w naczyniach jamy brzusznej.
- Obniżenie nastroju i depresja.
Choroba Buergera ma charakter przewlekły i postępujący. Pierwsze objawy to łagodne zaburzenia czucia, tolerancji na zimo czy bóle pojawiające się przy dużym wysiłku. Jednakże zlekceważenie tych wczesnych symptomów i kontynuowanie palenia sprzyja progresji choroby i powstawaniu bardziej zaawansowanych zmian, z których część jest nieodwracalna (martwica). Oznacza to, że młode osoby palące tytoń powinny zgłosić się do lekarza po zaobserwowaniu już pierwszych objawów, aby nie dopuścić do trwałego upośledzenia czynności kończyny.
U około 40% osób cierpiących na TAO występują (lub występowały przed pojawieniem się choroby) objawy zapalenia żył powierzchownych, takie jak:
- obecność czerwonych,
- bolesnych guzków na skórze przedramion, podudzi i stóp.
Zapalenie żył powierzchownych, zwłaszcza nawracające i występujące w różnych lokalizacjach (tzw. wędrujące zapalenie) uważane jest za chorobę wskaźnikową, zwiastującą pojawienie się TAO w przyszłości.
Reklama
Choroba Buergera - konsultacja lekarska
Pacjent cierpiący na zakrzepowo–zarostowe zapalenie naczyń powinien być pod opieką chirurga naczyniowego. Ważne jest, aby pacjent, u którego zdiagnozowano chorobę Buergera, zapoznał się z istotą tego zaburzenia, jego możliwym przebiegiem i sposobami leczenia. Dzięki takiemu wstępnemu zapoznaniu się z ogólną problematyką choroby pacjent może przemyśleć jeszcze przed kolejną wizytą, które kwestie są dla niego szczególnie ważne czy niezrozumiałe i poruszyć je podczas rozmowy z lekarzem. Takie przygotowanie się do konsultacji pozwala na lepszą współpracę pacjenta z lekarzem.
A oto kilka zagadnień, które mogą być istotne dla zrozumienia indywidualnego przypadku chorobowego:
- Czy objawy choroby mogą całkowicie ustąpić?
- Czy można zwolnić postęp choroby?
- Kiedy konieczne jest wykonanie amputacji?
- Czy możliwa jest jakakolwiek rehabilitacja przywracająca sprawność kończyn?
- Czy istnieją zawody, których wykonywanie jest przeciwwskazane dla chorych na TAO?
- Czy można zapobiec wystąpieniu choroby lub jej zaostrzeniom domowymi sposobami?
- Czy leczenie farmakologiczne należy przyjmować na stałe czy okresowo?
- Jakie są działania niepożądane leczenia?
- Czy istnieje rodzinna skłonność do zapadania na chorobę Buergera?
- Jaka forma nikotynowej terapii zastępczej jest najlepsza?
Reklama
Choroba Buergera - badania
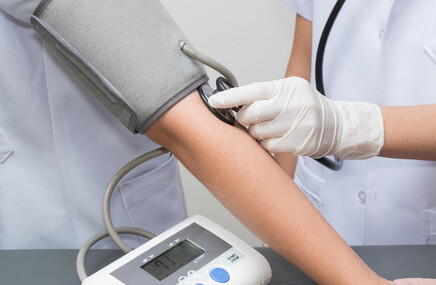
Podstawą rozpoznania choroby Buergera jest wywiad oraz badanie fizykalne. Dane zebrane w trakcie wywiadu, sugerujące chorobę Buergera, to:
- początek objawów przed 40 r.ż. (w Polsce czasem za granicę przyjmuje się 35 r.ż.),
- palenie tytoniu,
- występujące w przeszłości zapalenie żył powierzchownych.
W badaniu fizykalnym osoby z TAO lekarz może stwierdzić następujące zmiany:
- brak tętna na kończynach,
- zmiany patologiczne o charakterze obwodowym (poniżej łokci i poniżej kolan),
- zaburzenia obejmujące kończyny dolne i górne.
W przypadkach wątpliwych można wykonać badania dodatkowe, takie jak badania biochemiczne, obrazowe oraz histologiczne.
Badania biochemiczne wykazują zwykle przyspieszone opadanie krwinek czerwonych (wzrost OB), co jest cechą charakterystyczną stanu zapalnego. Podwyższona może być również wartość innego wskaźnika zapalenia – CRP.
Spośród badań obrazowych największe znaczenie dla diagnostyki TAO ma arteriografia. Jest to metoda polegająca na podaniu środka kontrastowego do tętnicy, której przebieg ma zostać uwidoczniony, a następnie na zobrazowaniu naczyń przy pomocy promieni rentgenowskich. Pacjent powinien być na czczo (nie jeść i nie pić co najmniej 8 godzin przed badaniem).
U około 10% diagnozowanych tą metodą pacjentów występują łagodne działania niepożądane po podaniu środka kontrastowego (nudności, wymioty, gorączka, pokrzywka). Ciężkie i zagrażające życiu objawy (skurcz krtani, obrzęk płuc, zaburzenia rytmu serca) należą do rzadkości. Jeśli w przeszłości u pacjenta wystąpiły działania niepożądane po podaniu środka kontrastowego, 12h i 2h przed wykonaniem arteriografii powinien przyjąć dożylnie leki sterydowe, które zmniejszają prawdopodobieństwo wystąpienia reakcji alergicznej. Jeśli pacjent przyjmuje na stałe leki przeciwkrzepliwe (heparyna, doustne antykoagulanty), należy przerwać ich podawanie przed badaniem.
Arteriografii nie powinno się wykonywać:
- u kobiet w ciąży,
- pacjentów z niewydolnością nerek
- zaburzeniami krzepnięcia,
chyba że istnieją szczególne wskazania do badania. Arteriografia nie jest badaniem koniecznym do rozpoznania choroby Buergera i powinna być wykonywana tylko w sytuacjach wątpliwych.
Badanie histologiczne również ma charakter badania pomocniczego, które przeprowadza się tylko w razie braku pewnego rozpoznania po przeprowadzeniu wcześniejszych badań. Polega na pobraniu fragmentu zmienionej chorobowo żyły powierzchownej i ocenie tkanki pod mikroskopem przez patomorfologa. Obraz mikroskopowy pozwala określić stadia zaawansowania choroby:
- w stadium I dominuje naciek komórek zapalnych i tworzą się zakrzepy,
- w stadium II rozpoczyna się włóknienie zakrzepu i upośledzenie drożności naczynia,
- stadium III charakteryzuje się włóknieniem oraz szerzeniem się zmian patologicznych z tętnicy na sąsiadującą żyłę i nerw.
Wszystkie stadia mogą występować równocześnie u jednego chorego w różnych odcinkach naczynia.
Rozpoznania choroby Buergera można dokonać z uwzględnieniem zarówno wywiadu oraz badania fizykalnego, jak i objawów angiograficznych i obrazu histopatologicznego, korzystając z tzw. systemu punktowego (TAO score). Poszczególnym zmianom w powyższych badaniach przypisana jest określona liczba punktów. Suma punktów równa 10 lub więcej w systemie TAO score daje pewne rozpoznanie choroby Buergera. Należy jednak jeszcze raz podkreślić, że w większości przypadków do postawienia diagnozy wystarcza wywiad i badanie fizykalne.
Reklama
Choroba Buergera - leczenie
Podstawą leczenia choroby Buergera jest zaprzestanie palenia tytoniu. U niektórych chorych może to zatrzymać postęp choroby. Najczęściej jednak samo rzucenie palenia, choć bezwzględnie konieczne, nie jest wystarczające. Ze względu na to, że przyczyna choroby oraz jej mechanizm nie są do końca poznane, leczenie polega głównie na łagodzeniu objawów bólowych oraz miejscowym opracowaniu obszarów martwicy i owrzodzeń.
Leczenie przeciwbólowe
W przypadku dolegliwości bólowych o umiarkowanym nasileniu wystarczające może być podanie paracetamolu. Jeśli ból jest silniejszy, zaleca się leki opioidowe (np. tramadol). Alternatywnie można wykonać znieczulenie nadoponowe, czyli wstrzyknięcie środka znieczulającego do kanału kręgowego nad oponę twardą, otaczającą rdzeń kręgowy. Pozwala to zwalczyć ból na okres do kilkunastu dni.
Leczenie miejscowe
Celem jest zaopatrzenie martwicy i owrzodzeń. Jeżeli martwica jest zakażona (tzw. martwica wilgotna), należy stosować opatrunki antyseptyczne (przeciwbakteryjne), aby zamienić ją w martwicę suchą, która ulega następnie samoistnemu oddzieleniu od zdrowych tkanek (czasem wymaga to chirurgicznego wycięcia). Pomocne może być pędzlowanie martwic 7-10% roztworem poliwinylopirolidonu. Miejscowe leczenie owrzodzeń również polega na stosowaniu opatrunków antyseptycznych, hydrożelowych lub najprostszych do wykonania opatrunków z jałowej gazy nasączonej solą fizjologiczną.
Jeżeli doszło do zakażenia tkanek martwiczych bakteriami beztlenowymi i rozwoju zgorzeli z rozległym stanem zapalnym otaczających tkanek, konieczne jest dożylne podawanie antybiotyków. Nie należy jednak stosować antybiotyków ani żadnych innych leków w postaci maści w leczeniu miejscowym.
Postępowaniem, mającym na celu poprawę ukrwienia obwodowych części kończyn, jest podawanie leków z grupy prostanoidów (alprostadil), które mają rozszerzyć zmienione chorobowo naczynia. Wciąż nie wiadomo jednak, na ile leki te są skuteczne w chorobie Buergera. Można próbować poprawić ukrwienie również poprzez ograniczenie tworzenia przyściennych zakrzepów, podając kwas acetylosalicylowy (Aspiryna), a w okresie zaostrzenia choroby – heparynę.
Leczenie chirurgiczne
Leczenie chirurgiczne sprowadza się głównie do wycinania martwiczych tkanek oraz amputacji obwodowych części kończyn, jeśli jest to konieczne. Ze względu na to, że zmiany zapalne i zakrzepowe rozwijają się najczęściej w drobnych naczyniach obwodowych, przeprowadzenie operacji przeszczepu naczyniowego zwykle jest niemożliwe.
Choroba Buergera - jak sobie radzić?
W wielu przypadkach choroba ustępuje samoistnie około 45 roku życia. Do tego czasu jednak może spowodować tak zaawansowane zmiany, że szanse na przywrócenie pełnej sprawności kończyny będą znikome.
Wieloletni przebieg choroby Buergera wymaga od pacjenta zaadaptowania się do nowej sytuacji i wprowadzenia do swojego stylu życia pewnych zmian. Część z nich wynika z założeń terapii TAO, inne są wymuszone zaburzeniem funkcji kończyn przez proces chorobowy.
Podstawą terapii jest zaprzestanie palenia tytoniu. Dla nałogowego palacza może to być wyjątkowo trudne, zwłaszcza gdy choroba nie jest jeszcze zaawansowana, a jej objawy nie zaburzają poważnie funkcjonowania chorego. Stąd ważna jest edukacja pacjenta, który od swojego lekarza prowadzącego powinien uzyskać rzetelne informacje na temat przebiegu choroby i negatywnego wpływu palenia papierosów na wyniki leczenia.
Dużą rolę w zerwaniu z nałogiem może odegrać najbliższe otoczenie pacjenta, które powinno udzielić mu wsparcia psychicznego i emocjonalnego oraz zadbać, by chory nie był narażony na ciągłą pokusę powrotu do nałogu (np. palenie papierosów przez współpracowników, domowników, itd.). Jeśli zdecydowane i całkowite zerwanie z nałogiem okazuje się niemożliwe, można rozważyć wprowadzenie nikotynowej terapii zastępczej (plastry, gumy nikotynowe), która ułatwia zerwanie z nałogiem.
Pacjent powinien zdawać sobie sprawę, że przebieg choroby Buergera charakteryzuje się okresami zaostrzeń, po których następuje zmniejszenie objawów, czyli okres remisji. Częściowe ustąpienie dolegliwości nie oznacza jednak wyleczenia - pacjent nie może więc w tym okresie wrócić do nałogu nikotynizmu.
Pacjent cierpiący na chorobę Buergera może do pewnego stopnia wpłynąć na przebieg choroby poprzez odpowiednie postępowanie:
- zaprzestanie palenia tytoniu – jest podstawowym czynnikiem leczniczym; może zatrzymać postęp choroby lub zwolnić tempo narastania zaburzeń;
- zapobieganie zakażeniom chorych kończyn – ułatwia gojenie zmian niedokrwiennych; w przypadku zajęcia procesem chorobowym kończyn dolnych pacjent powinien zwrócić szczególną uwagę na noszenie wygodnego obuwia, unikać chodzenia boso, ostrożnie obcinać paznokcie i zachowywać odpowiednią higienę.
Ograniczenie funkcjonalności kończyn spowodowane owrzodzeniami, martwicą czy wreszcie wykonaną amputacją często jest dla chorego poważnym problemem psychicznym. Częste stany depresyjne wśród chorych na TAO wymagają udzielenia wsparcia psychologicznego, a czasem zastosowania leków przeciwdepresyjnych.